- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Zuletzt bearbeitet 2025-11-02 20:14.
Von-von-Willebrand-Krankheit
Der Inhalt des Artikels:
- Ursachen und Risikofaktoren
- Formen der Krankheit
- Symptome
- Merkmale des Krankheitsverlaufs während der Schwangerschaft
- Diagnose
- Behandlung
- Mögliche Komplikationen und Folgen
- Prognose
- Verhütung
Die Von-Willebrand-Krankheit ist eine Pathologie des Blutgerinnungssystems, die durch eine gestörte Synthese oder qualitative Änderungen des gleichnamigen Gerinnungsfaktors verursacht wird.

Spontan anhaltende Nasenbluten können auf eine von-Willebrand-Krankheit hinweisen
Der Von-Willebrand-Faktor (vWF) ist in Kombination mit dem Gerinnungsfaktor VIII im Blut vorhanden und erfüllt die folgenden Funktionen:
- Gewährleistung einer angemessenen Haftung der Blutplättchen an der Gefäßwand bei Blutungen;
- Stabilisierung aufgrund von Komplexierung und Transport zum Ort der Bildung eines Blutplättchengerinnsels im Falle einer Verletzung der Integrität des Gerinnungsfaktors des Gefäßes VIII.
Die Krankheit wurde erstmals 1926 von Eric von Willebrand (gegründet bei den Eingeborenen der Aland-Inseln) beschrieben. Bei der Untersuchung eines 5-jährigen Patienten machte er darauf aufmerksam, dass von 12 Kindern in der Familie 4 in jungen Jahren an verschiedenen Blutungen starben und beide Elternteile auch an spontanen Blutungen litten. Bei weiteren Untersuchungen wurde festgestellt, dass 23 Verwandte von 66 Mitgliedern dieser Familie ebenfalls anfällig für vermehrte Blutungen waren. Willebrand definierte die offene Krankheit als eine neue Art der Koagulopathie - "Pseudohämophilie".
Die genannte Pathologie ist die häufigste hämorrhagische Diathese: Sie tritt bei etwa 1% der Bevölkerung auf.
Etwa 2/3 der Patienten leiden an einer leichten Krankheit, die meisten von ihnen haben keine Symptome. Ungefähr 30% leiden an schweren bis mittelschweren Formen. Die Von-Willebrand-Krankheit tritt häufiger im Kindesalter und bei Frauen im gebärfähigen Alter auf.
Ursachen und Risikofaktoren
Die Krankheit wird autosomal rezessiv oder autosomal dominant vererbt. Die Wahrscheinlichkeit einer Übertragung der Krankheit von der Mutter auf das Kind beträgt 50%, aber nur in 1/3 der Fälle gibt es klinisch signifikante Manifestationen der Krankheit.
Die Hauptursache für die Pathologie ist eine Verletzung des Gens, das den von Willebrand-Faktor codiert, der sich auf dem kurzen Arm des 12. Chromosoms befindet.

Bei der von-Willebrand-Krankheit sind die Mechanismen der Blutgerinnselbildung gestört
Infolge einer Mutation treten eine Reihe von Änderungen auf:
- Fehlen großer Multimere des von Willebrand-Faktors;
- erhöhte Affinität (Bindungsstärke, Affinität) eines Faktors für den Thrombozytenrezeptor GB-Ib in Kombination mit dem Fehlen großer Multimere;
- eine Abnahme der Affinität des von Willebrand-Faktors zum Thrombozytenrezeptor GP-Ib, ohne die multimere Struktur zu stören;
- Abnahme der Affinität des von Willebrand-Faktors zu Faktor VIII usw.
Anhand der Varianten von Funktionsstörungen werden die entsprechenden Krankheitsarten unterschieden.
Formen der Krankheit
Gemäß den Empfehlungen des Wissenschaftlichen und Standardisierungsausschusses (SSC) der Internationalen Gesellschaft für Thrombose und Hämostase wird die von-Willebrand-Krankheit wie folgt klassifiziert:
- Typ I - eine Abnahme der Synthese des von Willebrand-Faktors und des damit verbundenen Antigens. Im Blutplasma vom Typ I sind alle Multimere des Faktors vorhanden. Tritt in 55-75% der Fälle auf;
- Typ II - eine starke Abnahme der Bildung und des Gehalts im Blut der aktivsten großen Multimere des von Willebrand-Faktors, wobei kleine Multimere mit geringer hämostatischer Aktivität vorherrschen;
- Typ III - fast vollständige Abwesenheit des von Willebrand-Faktors - ist äußerst selten (in 1-3% der Fälle).
Abhängig von den Merkmalen des Phänotyps wird Typ II der Krankheit in mehrere Subtypen unterteilt:
- IIA - qualitative Faktordefekte mit einer Abnahme der vWF-abhängigen Blutplättchenadhäsion und einem isolierten Mangel an Multimeren mit hohem Molekulargewicht;
- IIB - qualitative Defekte des von Willebrand-Faktors mit erhöhter Affinität zum GP-Ib-Rezeptor von Blutplättchen;
- IIN - beeinträchtigte Fähigkeit des von Willebrand-Faktors, an den Gerinnungsfaktor VIII zu binden;
- IIM - das Vorhandensein von vWF-Defekten vor dem Hintergrund des Fehlens eines Defizits an Multimeren.
Verschiedene Faktoren beeinflussen den Gehalt an von Willebrand-Faktor im Blut:
- Alter (das Niveau steigt mit zunehmendem Alter);
- Fußboden;
- ethnische Zugehörigkeit (das Niveau ist bei Afrikanern und Afroamerikanern höher);
- Blutgruppe (die Halbwertszeit des Faktors bei Personen mit Blutgruppe I ist ungefähr 1/4 niedriger als bei Trägern anderer Gruppen);
- hormoneller Hintergrund (verminderte Hypothyreose, Zunahme während der Schwangerschaft).
Symptome
Die Symptome der Krankheit sind äußerst vielfältig: von geringfügigen episodischen Blutungen bis hin zu massiven, schwächenden Blutungen, die zu schwerem Blutverlust führen.
In der Kindheit wird häufiger eine erhöhte Blutung festgestellt, die mit zunehmendem Alter abnimmt, und dann kommt es zu einem Wechsel von Exazerbationen und Remissionen.

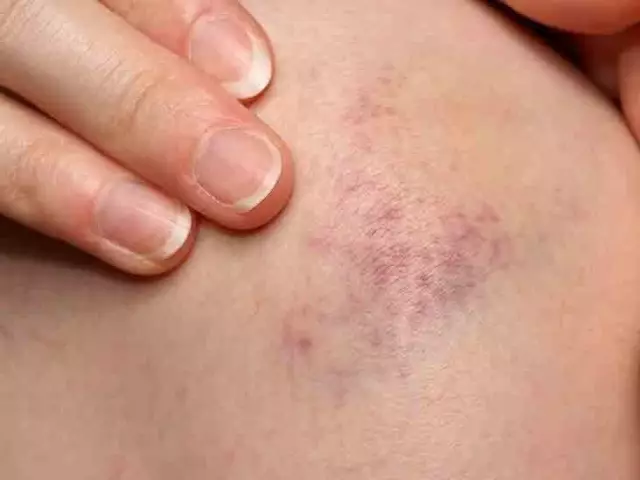
Spontan auftretende subkutane Hämatome - ein Symptom der von-Willebrand-Krankheit
Zeichen, die für die von Willebrand-Krankheit charakteristisch sind:
- Blutungen für mehr als 15 Minuten nach leichten Verletzungen oder spontan wiederkehrende Blutungen nach 7 Tagen oder länger nach Verletzungen;
- schwere, anhaltende oder spontan wiederkehrende Blutungen nach geringfügiger Operation, Zahnextraktion;
- subkutane Hämatome, die nach geringfügigen traumatischen Wirkungen oder spontan auftreten;
- hämorrhagischer Hautausschlag;
- spontane Nasenbluten, die länger als 10 Minuten dauern oder aufgrund der Intensität der medizinischen Intervention erforderlich sind;
- Blut im Stuhl ohne gastrointestinale Pathologie, die die Entwicklung von gastrointestinalen Blutungen hervorrufen kann;
- schwere Anämie;
- intensive, verlängerte Menstruation.

Frauen mit von Willebrand-Krankheit haben lange, intensive Perioden.
Merkmale des Krankheitsverlaufs während der Schwangerschaft
Die Schwangerschaft hat einen gemischten Einfluss auf den Verlauf der von-Willebrand-Krankheit. Wenn eine Schwangerschaft unter dem Einfluss von Östrogenen auftritt, steigt häufig der von Willebrand-Faktor im Blutplasma an, und die gleiche Tendenz kann vor der Geburt beobachtet werden. Diese Veränderungen treten jedoch nicht bei allen Frauen auf.
Forschungsergebnissen zufolge gibt es im Frühstadium eine hohe Häufigkeit spontaner Abtreibungen - 22-25% bei Frauen, die an dieser Pathologie leiden. Ungefähr 1/3 der Frauen haben im ersten Trimenon der Schwangerschaft Blutungen.
Die meisten Frauen mit von Willebrand-Krankheit Typ I erreichen im letzten Schwangerschaftstrimester normale (für nicht schwangere) Faktorwerte. Bei Typ-II-Erkrankungen steigen die Spiegel von Faktor VIII und von Willebrand-Faktor während der Schwangerschaft häufig an, aber die meisten Studien haben gezeigt, dass sich die Aktivität des Gerinnungsfaktors und die Persistenz der pathologischen Struktur von Multimeren nur minimal oder gar nicht ändern. Bei Frauen mit Typ-III-von-Willebrand-Krankheit steigen die Spiegel von Faktor VIII und von Willebrand-Faktor während der Schwangerschaft nicht signifikant an.

Frauen mit von Willebrand-Krankheit haben ein hohes Risiko für eine spontane frühe Abtreibung
Frauen mit von-Willebrand-Krankheit haben aufgrund des raschen Rückgangs der Gerinnungsfaktoraktivität nach der Geburt ein erhöhtes Risiko für eine primäre (mehr als 500 ml am ersten Tag nach der Entbindung) und sekundäre postpartale Blutung (24 Stunden bis 6 Wochen).
Diagnose
Die Diagnose basiert auf den Indikatoren des Blutstillungssystems:
- verlängerte Blutungszeit (bei Typ I liegt der Indikator bei einigen Patienten innerhalb normaler Grenzen);
- aktivierte partielle Thromboplastinzeit (APTT) (normal oder verlängert);
- signifikante Änderung der Parameter der Ristocetin-induzierten Blutplättchenaggregation;
- Veränderungen des von Willebrand-Faktors im Blutplasma und des Gleichgewichts seiner Multimere in Abhängigkeit von der Art der Krankheit;
- Änderung des Spiegels des von Willebrand-Faktor-Antigens im Blut;
- normale Blutgerinnungszeit (mit Ausnahme der Typ-III-Krankheit).
Allgemeine und biochemische Blutuntersuchungen zeigen keine charakteristischen Veränderungen, in seltenen Fällen besteht ein niedriger Eisengehalt bis hin zur Anämie.

Um die von Willebrand-Krankheit zu diagnostizieren, ist es notwendig, das Niveau und die Aktivität des von Willebrand-Faktors (vWF) im Blut des Patienten zu kennen
Neben der Untersuchung der Blutstillung werden instrumentelle Untersuchungsmethoden für Patienten gezeigt (EGD, Ultraschall der Bauchorgane, MRT), um versteckte Blutungen auszuschließen.
Behandlung
Ziel der Behandlung ist es, die Konzentration zu erhöhen oder die fehlenden Gerinnungsfaktoren zu ersetzen. Die Behandlung kann prophylaktisch oder bei Bedarf bei akuten Blutungen erfolgen.
Die Therapie der von Willebrand-Krankheit wird auf drei Arten durchgeführt (abhängig von der Schwere der Erkrankung):
- Die Verwendung von Medikamenten, die den intrinsischen von Willebrand-Faktor erhöhen.
- Substitutionstherapie mit Blutpräparaten, die von Willebrand-Faktor enthalten.
- Lokale Therapie der Schädigung der Schleimhäute und der Haut.

Die Von-Willebrand-Krankheit ist eine Indikation für die Verwendung von vWF-haltigen Blutprodukten
Die Hauptgruppen der in der Behandlung verwendeten Medikamente:
- hormonelle Mittel;
- Antifibrinolytika;
- lokale Hämostatika;
- Plasmakonzentrate.
Mögliche Komplikationen und Folgen
Die Hauptkomplikation der von Willebrand-Krankheit ist die Entwicklung von Blutungen (einschließlich intraartikulärer, intrakavitärer und Blutungen in die Strukturen des Gehirns), die zu tödlichen Folgen führen können.
Prognose
Bei rechtzeitiger Diagnose und komplexer Therapie ist die Prognose günstig.
Verhütung
Da die Krankheit genetisch bedingt ist, kann ihre Entwicklung nicht verhindert werden. Es gibt jedoch eine Reihe von Maßnahmen, mit denen das Blutungsrisiko erheblich verringert werden kann:
- Weigerung, nichtsteroidale entzündungshemmende Medikamente einzunehmen;
- Ausschluss von Thrombozytenaggregationshemmern (Acetylsalicylsäure, Clopidogrel);
- regelmäßige Vorsorgeuntersuchungen;
- Prävention traumatischer Einflüsse.
YouTube-Video zum Artikel:

Olesya Smolnyakova Therapie, klinische Pharmakologie und Pharmakotherapie Über den Autor
Ausbildung: höher, 2004 (GOU VPO "Kursk State Medical University"), Fachgebiet "Allgemeinmedizin", Qualifikation "Doktor". 2008-2012 - Doktorand der Abteilung für klinische Pharmakologie, KSMU, Kandidat für medizinische Wissenschaften (2013, Fachgebiet "Pharmakologie, klinische Pharmakologie"). 2014-2015 - professionelle Umschulung, Spezialität "Management in Education", FSBEI HPE "KSU".
Die Informationen werden verallgemeinert und nur zu Informationszwecken bereitgestellt. Wenden Sie sich beim ersten Anzeichen einer Krankheit an Ihren Arzt. Selbstmedikation ist gesundheitsschädlich!