- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Zuletzt bearbeitet 2025-11-02 20:14.
Haut Candidiasis
Der Inhalt des Artikels:
- Ursachen und Risikofaktoren
- Formen der Krankheit
- Symptome
- Diagnose
- Behandlung von Candidiasis der Haut
- Mögliche Folgen und Komplikationen
- Prognose
- Verhütung
Hautkandidose ist eine opportunistische Mykose, die die oberen Hautschichten betrifft. Bei Patienten mit schweren Immundefekten ist die Ausbreitung einer Infektion möglich, was zur Entwicklung disseminierter Formen der Krankheit führt, bei denen auch innere Organe betroffen sind (viszerale Candidiasis).
Die Inzidenz von Pilzinfektionen, einschließlich Candidiasis der Haut, nimmt von Jahr zu Jahr zu. Dies ist hauptsächlich auf den weit verbreiteten irrationalen Einsatz von Antibiotika zurückzuführen.
Ursachen und Risikofaktoren
Der Erreger der Candidiasis der Haut sind hefeartige Pilze der Gattung Candida. Sie gehören zur bedingt pathogenen Mikroflora und leben normalerweise auf der Schleimhaut der Vagina, des Mundes, des Darms und auch auf der Haut. Die Aktivierung einer Pilzinfektion und die Entwicklung der Krankheit erfolgt bei einer Abnahme der allgemeinen Abwehrkräfte des Körpers und einer Verletzung der normalen Mikrobiozänose.

Risikofaktoren für die Entwicklung einer kutanen Candidiasis sind:
- Stoffwechselerkrankungen (Diabetes mellitus, Fettleibigkeit, Dysproteinämie);
- Darmdysbiose;
- chronische somatische Erkrankungen;
- Hypovitaminose-Zustände;
- Hyperhidrose;
- Therapie mit Antibiotika, Kortikosteroiden oder Zytostatika;
- Vaginitis;
- orale Kontrazeptiva einnehmen.
Es gibt auch eine Reihe von Umweltfaktoren, deren Einfluss das Risiko einer Hautkandidose erhöht. Dazu gehören vor allem hohe Luftfeuchtigkeit und erhöhte Umgebungstemperaturen, die optimale Bedingungen für das Leben von Candida-Pilzen schaffen und dazu beitragen, dass die Infektion aktiv wird. Deshalb wird bei Geschirrspülern, Hausfrauen, Bade- und Poolarbeitern häufig eine Candidiasis der Haut diagnostiziert. Ähnliche Bedingungen, die der Entwicklung von Pilzen auf der Haut förderlich sind, entstehen, wenn künstliche Stoffe getragen werden, durch die keine Luft eindringen kann.
Candidiasis der Haut wird häufig bei Arbeitern von Konditoreien festgestellt. In den in der Süßwarenindustrie verwendeten Rohstoffen sind Pilze in erheblichen Mengen vorhanden. Bei hohen Umgebungstemperaturen nimmt das Schwitzen der Haut zu, was günstige Bedingungen für die Entwicklung mykotischer Läsionen schafft. Voraussetzung für ihr Auftreten ist die systematische Mazeration der Haut der Arbeiterhände mit organischen Säuren (Apfel-Zitronensäure, Milchsäure) und zuckerhaltigen Substanzen.
Formen der Krankheit
Je nach Lage der Läsion wird die Candidiasis der Haut in folgende Formen unterteilt:
- Candidiasis der Genitalhaut (tritt in der Regel in Kombination mit einer Schädigung der Schleimhäute der Genitalorgane auf);
- Candidiasis großer (Leisten-, Achsel-) Hautfalten (Candidal Intertrigo);
- Candidiasis der Haut der Füße, Hände und Interdigitalräume;
- Candidale Follikulitis - mykotische Läsion der Haarfollikel von Kopfhaut, Achselhöhle, Schnurrbart und Bart (Candidiasis der Gesichtshaut);
- Windeldermatitis - betrifft die Haut des Perineums bei Säuglingen und bettlägerigen Patienten bei Verwendung von Windeln (die häufigste Form der Hautkandidose bei Kindern);
- Bandage kutane Candidiasis - tritt auf dem Rücken bei bettlägerigen Patienten sowie unter Gipsabdrücken unter Bedingungen erhöhter Hautfeuchtigkeit auf (insbesondere bei Patienten mit Diabetes mellitus).
Symptome
Läsionen bei Candidiasis der Haut befinden sich normalerweise zunächst in großen natürlichen Falten (in der Leiste, in den Achselhöhlen, zwischen dem Gesäß und unter den Brustdrüsen). In Zukunft können sie sich auf andere Körperteile ausbreiten, was zur Entwicklung einer Candidiasis der Gesichtshaut und der Genitalien führt.
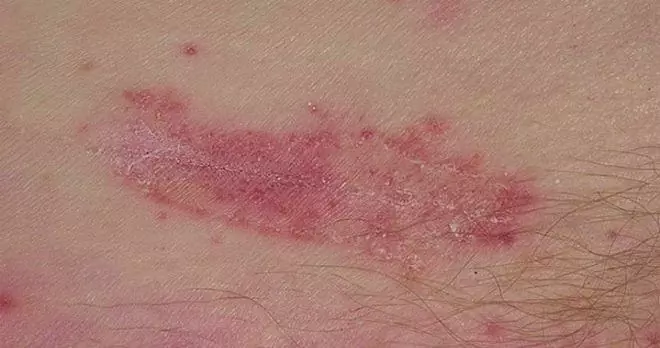
Im betroffenen Bereich treten hyperämische ödematöse Bereiche auf der Haut auf, deren Oberfläche mit Papeln, Pusteln und Vesikeln bedeckt ist. Nach dem Öffnen der Blasen bildet sich an ihrer Stelle Erosion mit klar abgegrenzten Wellenkanten. Die erosive Oberfläche ist glatt und glänzend und mit einer charakteristischen weißlichen Blüte bedeckt. An der Peripherie der Läsion befinden sich getrennt angeordnete Pusteln, Vesikel, ödematös-erythematöse Flecken, Papeln.
Bei einer Candidiasis der Gesichtshaut sind kleine blubbernde Hautausschläge in der perioralen Region stärker lokalisiert. Darüber hinaus klagen Patienten über Krampfanfälle und Risse in den Mundwinkeln, erhöhte Trockenheit der Haut.
Windeldermatitis ist die am häufigsten beobachtete Form der Hautkandidose bei Kindern. Die Ursache für das Auftreten ist in der Regel ein Verstoß gegen die Hygienevorschriften für das Kind. Das Hauptsymptom einer Windeldermatitis ist das Auftreten von vesikulär-pustelartigen Hautausschlägen oder schuppigen Hautausschlägen auf der entzündeten Haut des Perineums, die von starkem Juckreiz begleitet werden.
Candidiasis der Haut der Interdigitalräume wird normalerweise bei Menschen beobachtet, die häufig Bodenkontakt haben (Landbewohner, Arbeiter in Gewächshäusern und Gewächshäusern, Besitzer von Sommerhäusern) und Vorschulkindern. Es ist gekennzeichnet durch Rötung der Haut zwischen den Fingern und das Auftreten kleiner Blasen darauf.
Candidiasis der Genitalhaut wird in den meisten Fällen mit Pilz-Balanitis, Balanoposthitis bei Männern oder Colpitis, Vulvovaginitis bei Frauen kombiniert.
In seltenen Fällen verläuft die Candidiasis der Haut chronisch. Am häufigsten wird dies durch Defekte in T-Lymphozyten erleichtert, d. H. Ein unzureichendes Immunsystem. Exazerbationen der Krankheit treten mehrmals im Jahr auf, wobei mit jeder Exazerbation der betroffene Bereich leicht zunimmt. In den schwersten Fällen treten Infiltrate auf der Haut auf, die undeutlich umrissene Konturen aufweisen, deren Oberfläche zum Zeitpunkt der Exazerbation mit serös-blutigen Krusten bedeckt ist, die mit Mycelfilamenten durchbohrt sind.
Diagnose
Zur Bestätigung der Diagnose wird die Läsion für die anschließende direkte Mikroskopie abgekratzt (der Nachweis von ovalen Zellen mit Pilzpseudomycel ist ein diagnostisches Zeichen für Candidiasis).

Quelle: likar.info
Zur Bestimmung des Pathogens können auch die Methoden des Enzymimmunosorbens-Assays (ELISA), der Immunfluoreszenzreaktionen (RIF) und der PCR-Diagnostik verwendet werden.
Die Quantifizierung von Candida-Pilzen ist von größerem diagnostischen Wert, da sie auf der Haut und den Schleimhäuten einer Person und unter normalen Bedingungen vorhanden sind. Zu diesem Zweck wird eine bakteriologische Untersuchung des Schabematerials durchgeführt (Inokulation auf Sabourauds Medium). Darüber hinaus können Sie mit dieser Analyse den Erreger genau identifizieren und vor allem seine Empfindlichkeit gegenüber Antimykotika bestimmen.
Um Begleiterkrankungen zu identifizieren, die die Entwicklung einer Hautkandidose hervorrufen könnten, werden zusätzlich folgende Labortests verschrieben:
- Bestimmung von Antikörpern gegen HIV;
- Immunogramm;
- Bestimmung der Glukosekonzentration im Blutserum;
- klinische Blutuntersuchung.
Hautkandidose erfordert eine Differentialdiagnose mit folgenden Krankheiten:
- erythematöser Lupus;
- wiederkehrender Herpes genitalis;
- Favus (Wolfsflechte, Schorf);
- Psoriasis der Hautfalten;
- seborrhoische Dermatitis;
- Ekzem.
Behandlung von Candidiasis der Haut
Die Therapie der Hautkandidose besteht in der Einnahme von Antimykotika:
- Präparate der Azolgruppe (Fluconazol, Econazol, Miconazol, Clotrimazol, Isoconazol, Ketoconazol);
- Antimykotika (Levorin, Natamycin, Amphotericin B, Nystatin);
- andere Antimykotika (Undecylensäurepräparate, Naftifin, Terbinafin, Cyclopirox, Dequaliniumchlorid, Flucytosin).
Bei einzelnen Läsionen werden Antimykotika topisch in Form von Salben eingesetzt.

Quelle: napalce.ru
Bei einem weit verbreiteten Verfahren wird die lokale Behandlung mit systemischen Behandlungen kombiniert, dh die Verwendung von Antimykotika-Salben geht mit der Einnahme von Arzneimitteln mit der gleichen Wirkung einher. Die Dauer des Kurses, die Häufigkeit der Einnahme von Medikamenten und deren Dosierung werden jeweils von einem Dermatologen festgelegt.
Selbstmedikation ist inakzeptabel! Das Überschreiten der erforderlichen Dosierung kann zur Entwicklung einer toxischen Wirkung führen, die bei antimykotischen Antibiotika signifikant ausgeprägt ist, und eine unzureichende Dosierung trägt zum Übergang der Krankheit in eine chronische Form und zur Entwicklung einer Resistenz des Pathogens gegen die traditionelle Therapie bei.
Die Behandlung der intestinalen Candidiasis zielt neben der Beseitigung des Erregers darauf ab, seine Funktionen wiederherzustellen, die Abwehrkräfte des Körpers des Patienten zu stärken und Begleiterkrankungen zu behandeln.
Die komplexe Therapie der Hautkandidose umfasst eine kohlenhydratarme Ernährung, insbesondere leicht verdauliche (Zucker, Süßwaren, Honig).
Während der Behandlung sollte die Haut in den Läsionen sauber und trocken gehalten werden.
Mögliche Folgen und Komplikationen
Ohne die notwendige Behandlung kann die Candidiasis der Haut chronisch werden und gegen eine Standardtherapie resistent sein. Mit jedem Rückfall dehnt sich der pathologische Prozess aus und wirkt sich auf neue Hautbereiche aus.
Bei einer signifikanten Schwächung des Immunsystems kann die Candidiasis der Haut zu einer häufigen schweren Form werden, bei der Nieren-, Gehirn-, Herz-, Augen- und Leberschäden, Anämie, Osteoporose und Pilzpneumonie auftreten. Lebensbedrohliche Komplikationen sind Candida-Meningitis und Endokarditis.
Der Eintritt von Candida-Pilzen in den systemischen Kreislauf in Kombination mit einem Immundefizienzzustand bedroht die Entwicklung einer mykotischen Sepsis, die in den meisten Fällen zum Tod führt.
Die auf der Haut gebildete Erosion ist das Eingangstor für eine sekundäre bakterielle Infektion, aufgrund derer die Candidiasis der Haut durch die Entwicklung eitriger Krankheiten (Furunkel, Phlegmon) erschwert werden kann.
Prognose
Die Prognose ist bei genauer Diagnose, rechtzeitiger und vollständiger Behandlung günstig. Die Prognose ist bei Patienten mit verminderter Immunität und Vorliegen von Begleiterkrankungen etwas schlechter. In diesem Fall kann die Candidiasis der Haut chronisch werden und zu Komplikationen führen.
Verhütung
Die Prävention der kutanen Candidiasis umfasst:
- die Verwendung von Antibiotika nur bei Vorliegen strenger Angaben in der vom Arzt verschriebenen Dosierung;
- Normalisierung des Körpergewichts;
- Korrektur der Serumglucosespiegel;
- Weigerung, enge Kleidung aus Stoffen mit schlechten hygroskopischen Eigenschaften zu tragen;
- rechtzeitige Erkennung und Behandlung anderer Formen von Pilzinfektionen (Candidiasis der Mundhöhle, Schleimhäute, Nagelplatten).
YouTube-Video zum Artikel:

Elena Minkina Doktor Anästhesistin-Beatmungsbeutel Über den Autor
Ausbildung: Abschluss am Tashkent State Medical Institute mit Spezialisierung auf Allgemeinmedizin im Jahr 1991. Wiederholt bestand Auffrischungskurse.
Berufserfahrung: Anästhesist-Beatmungsbeutel des städtischen Mutterschaftskomplexes, Beatmungsbeutel der Hämodialyse-Abteilung.
Die Informationen werden verallgemeinert und nur zu Informationszwecken bereitgestellt. Wenden Sie sich beim ersten Anzeichen einer Krankheit an Ihren Arzt. Selbstmedikation ist gesundheitsschädlich!