- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2024-01-15 19:54.
- Zuletzt bearbeitet 2025-11-02 20:14.
Konvexe Maulwürfe
Der Inhalt des Artikels:
- Warum wurden Maulwürfe konvex?
- Wie pralle Maulwürfe am Körper aussehen
- Gefahrenkriterien
- Wann ist ein Arzt aufzusuchen?
- Was können Sie zu Hause tun
- Operation
- Video
Ein konvexer Maulwurf (Naevus) ist ein gutartiges Neoplasma, das angeboren oder erworben sein kann. Fast jeder Mensch hat Nävi, in den meisten Fällen sind sie völlig sicher.
Melanom (dies ist der Name einer bösartigen pigmentierten Hautbildung) ist relativ selten, aber wenn es spät erkannt wird, kann die Krankheit nicht behandelt werden und ist tödlich. Damit sind Ärzte Maulwürfen gegenüber misstrauisch.

Ausbeulende Maulwürfe sind nicht gefährlicher als flache.
Warum wurden Maulwürfe konvex?
Durch die Ansammlung von Melanozyten (Hautzellen, die das Pigment Melanin produzieren) in den Hautschichten entsteht ein Nävus. Die Bildung von Muttermalen wird durch Melanozyten-stimulierende Hormone beeinflusst, die im Mittellappen der Hypophyse produziert werden.
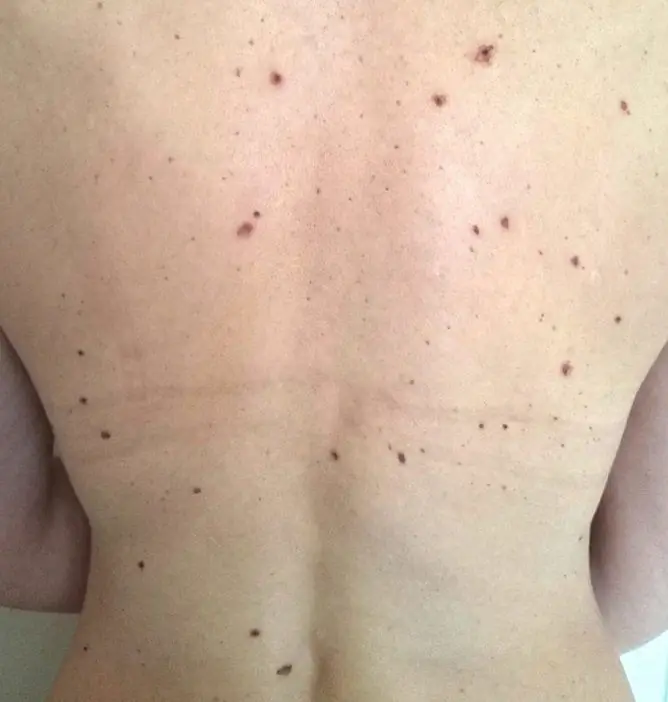
Fast jeder gesunde Mensch hat Muttermale. Sie können flach (Muttermale) oder wie eine Beule angehoben sein. Oft verwandeln sich Flecken im Laufe der Zeit in konvexe Formationen. Es gibt keinen einzigen Grund für diese Wiedergeburt. Dies kann durch viele Faktoren gleichzeitig beeinflusst werden - genetische, hormonelle und Umweltfaktoren.
| Gruppe von Faktoren | Erläuterung |
| Genetisch | Der Hauptfaktor bei der Bildung von Nävi ist eine genetische Veranlagung. Hautneoplasmen werden an bestimmten Genorten kodiert, die von den Eltern an das Kind weitergegeben werden. Es ist unmöglich, diese Gruppe von Faktoren zu beeinflussen. |
| Hormonell | Das Auftreten eines Nävus kann hormonelle Veränderungen verursachen. Muttermale wachsen aktiv während der Pubertät, bei Frauen während der Schwangerschaft. Das Hauptmerkmal solcher Veränderungen ist eine Funktionsstörung der Hypophyse, in der Melanozyten-stimulierende Hormone produziert werden. |
| Umweltfaktoren | Ultraviolette Strahlung kann das Wachstum von Melanozyten stimulieren. Dies erklärt die große Anzahl von Muttermalen bei Menschen, die sich viel sonnen. |
Die Form der Bildung hängt von der Hautschicht ab, in der sich Melanozyten ansammeln. Wenn sich Melanozyten in der Epidermis (Oberflächenschicht der Haut) ansammeln, ist der Maulwurf flach und in der Dermis (tiefe Schicht) konvex.
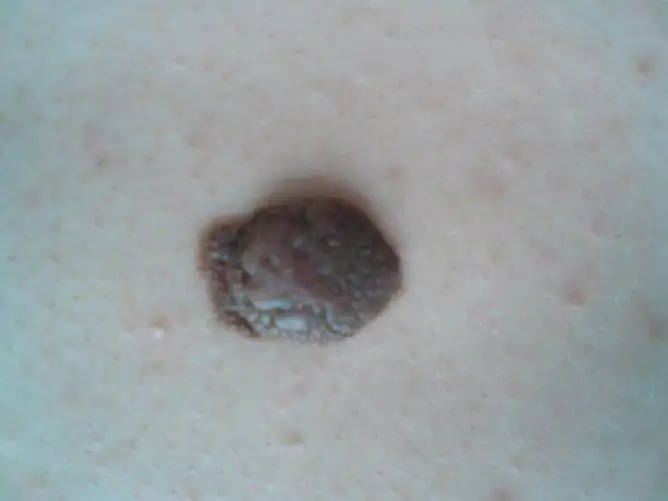
Wie pralle Maulwürfe am Körper aussehen
Das Aussehen eines Maulwurfs kann variiert werden. Es ist oft unmöglich, zwei identische Formationen am Körper einer Person zu finden. Sie unterscheiden sich in Farbe, Größe, Oberfläche, Lokalisation.
| Schild | Welche Optionen können sein |
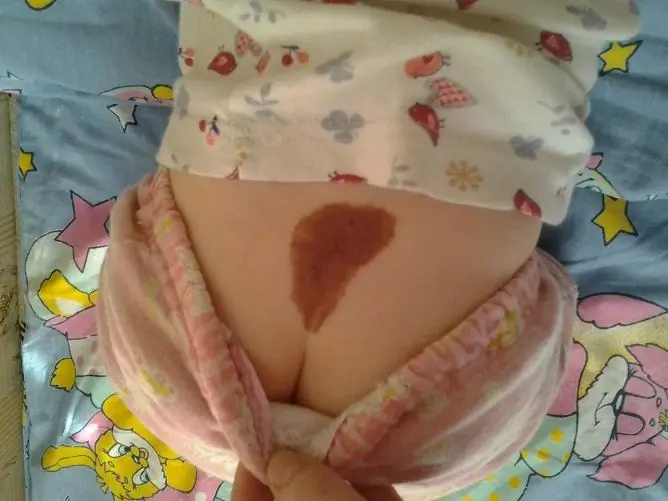
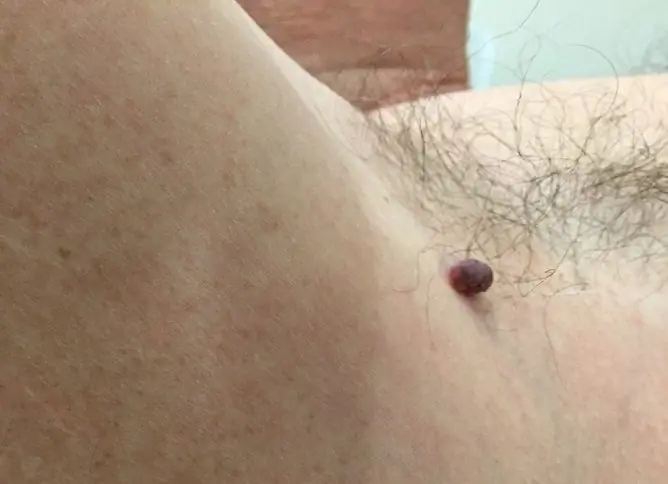
| Farbe | Am häufigsten sind braune und schwarze Formationen. Seltener kann die Farbe rot und lila sein. Ein roter Maulwurf ist eine Proliferation von Blutgefäßen (Angiom). |
| Die Größe | Vom Fleck zum Riesen (5 cm oder mehr). |
| Oberfläche | Ein praller Nävus erhebt sich über der Haut, Haare können an der Oberfläche wachsen. |
| Lokalisierung |
Wo Neoplasien lokalisiert werden können: · Gesicht; Kopfhaut; Hals; Zurück; · Truhe; Bauch; Gesäß; · Obere und untere Gliedmaßen; · Schleimhäute. Seine Lage hat keinen Einfluss auf die Wahrscheinlichkeit einer Malignität des Neoplasmas. Die Lokalisierung bestimmt jedoch häufig die Taktik der Behandlung. Beispielsweise werden Nävi im Gesicht häufig aus ästhetischen Gründen entfernt, auf der Kopfhaut und im Nacken aufgrund häufiger Traumata. |
Gefahrenkriterien
Sie können entscheiden, ob ein Maulwurf zu Hause gefährlich ist oder nicht. Dazu müssen Sie das Neoplasma untersuchen und seine Asymmetrie, Kante, Farbe, Größe und Entwicklungsdynamik (abgekürzt als AKORD) bewerten.
| Kriteriumsname | Wie beurteilt man die Norm? | Gefahrenzeichen |
| Asymmetrie | Zeichnen Sie eine Linie auf dem Foto in der Mitte der Formation und bewerten Sie beide Hälften. Normalerweise sollten die Hälften symmetrisch sein. | Asymmetrie der Hälften. |
| Kante | Normalerweise ist der Rand des Nävus gleichmäßig und glatt. Die Grenze zwischen Bildung und Haut ist deutlich sichtbar. | Verschwommene Ränder, gezackte Kanten, gezackte Kanten. |
| Färbung |
Es ist notwendig, weniger die Farbe des Maulwurfs als vielmehr die Gleichmäßigkeit der Farbe zu bewerten. Ein gutes Zeichen ist die einheitliche Farbe des Nävus und das Fehlen von Einschlüssen. |
Die Farbe ist ungleichmäßig - es gibt helle und dunkle Bereiche, Flecken einer anderen Farbe. |
| Die Größe | Je größer der Nävus ist, desto höher ist das Malignitätsrisiko. | Die Größe der Formation beträgt 6 mm oder mehr. |
| Dynamik | Es ist sehr wichtig, den Nävus im Laufe der Zeit zu überwachen und zu bewerten, wie er sich im Laufe der Zeit ändert. Zu diesem Zweck muss mindestens alle paar Monate eine Inspektion durchgeführt werden. Besondere Aufmerksamkeit sollte der Änderung von Größe und Oberfläche gewidmet werden. | Die Formation wächst schnell, die Oberfläche wird rau, es treten Geschwüre auf. |
Wann ist ein Arzt aufzusuchen?
In den meisten Fällen erfordert das Auftreten eines konvexen Maulwurfs keine zusätzliche Untersuchung und Behandlung. Es gibt jedoch Ausnahmen - zunächst müssen Sie einen Arzt konsultieren, wenn Gefahrenkriterien vorliegen (mindestens eines). Ein Hinweis für die Untersuchung ist auch das häufige Trauma des Maulwurfs.
Personen aus der Risikogruppe für die Degeneration eines Nävus zum Melanom sollten regelmäßig vorbeugenden Untersuchungen unterzogen werden:
- Männer über 50;
- Personen mit einer belasteten Vererbung (Melanom bei den nächsten Angehörigen);
- Personen, bei denen bereits ein Melanom diagnostiziert wurde;
- Gesichter mit einem charakteristischen Phänotyp: helle Haut, Sommersprossen, weißes oder rotes Haar;
- Personen, die häufig einen Sonnenbrand haben;
- Personen mit einer großen Anzahl von Muttermalen am Körper (mehr als 100).
Die Hauptdiagnosemethode ist die Dermatoskopie. Der Arzt untersucht die Formation mit einem Dermatoskop, einem speziellen Instrument, das das Bild zehnmal vergrößert. Eine solche Untersuchung ermöglicht es, alle Veränderungen auf der Oberfläche des Nävus zu berücksichtigen. Die Dermatoskopie erlaubt es uns jedoch nicht, eine endgültige Diagnose zu stellen, dh mit einer 100% igen Wahrscheinlichkeit, dieses Melanom oder ein gutartiges Neoplasma zu bestimmen. Zu diesem Zweck kann eine histologische Untersuchung (Biopsie) vorgeschrieben werden.

Mit der Dermatoskopie können Sie ein Bild eines Maulwurfs mit zehnfacher Vergrößerung erhalten
Was können Sie zu Hause tun
Zu Hause kann man den Nävus regelmäßig nach dem ACORD-Algorithmus untersuchen. Im geringsten Zweifel ist es besser, einen Dermatologen zu konsultieren. Dies reicht aus, um sich vor schwerwiegenden Folgen zu schützen.
Die Einhaltung der folgenden Pflegerichtlinien trägt dazu bei, das Risiko von Komplikationen zu verringern:
- Decken Sie den Nävus mit einem Verband vor direkter Sonneneinstrahlung ab.
- Verwenden Sie keine Peelings, Peelings in diesem Bereich.
- versuche die Bildung nicht zu verletzen.
In keinem Fall sollte ein Nävus zu Hause entfernt werden. Die Verwendung von Medikamenten, Volksheilmitteln und improvisierten Materialien zu diesem Zweck ist gefährlich - eine Traumatisierung der Bildung kann die Entwicklung von Komplikationen (Malignität, Blutung, Anhaftung von Bakterienflora) hervorrufen.
Operation
Nicht alle Nävi müssen operativ entfernt werden.
Was sind die Indikationen für die Behandlung:
- Verdacht auf ein malignes Neoplasma aufgrund der Untersuchungsergebnisse;
- häufiges Trauma;
- Lokalisation im Gesicht, die zu einem kosmetischen Defekt führt.
Zur Entfernung können verschiedene Methoden angewendet werden - chirurgische Entfernung, Lasertherapie, Elektrokoagulation, Kryodestruktion.
| Behandlungsmethode | Wie wird es gemacht, das Zeugnis | Nachteile |
| Chirurgische Entfernung | Die Formation wird mit einem Skalpell herausgeschnitten, dann wird die Wunde genäht. Die Operation wird unter örtlicher Betäubung oder Vollnarkose durchgeführt. Das entfernte Material wird zur histologischen Untersuchung geschickt. Der Hauptvorteil des Verfahrens ist die Fähigkeit, Formationen jeglicher Größe und Art zu entfernen. | Der Hauptnachteil ist, dass nach dem Entfernen eine merkliche Narbe zurückbleibt. Daher wird eine chirurgische Entfernung selten angewendet, wenn der Nävus im Gesicht lokalisiert ist. |
| Lasertherapie | Die Lasertherapie ist eine minimalinvasive Behandlung. Das Verfahren wird unter örtlicher Betäubung durchgeführt und mit einem Laser entfernt. Eine Lasertherapie kann angewendet werden, wenn der Nävus im Gesicht lokalisiert ist (keine Narbe bleibt auf der Haut). | Nicht zur Entfernung von Melanomen verwendet. Ein weiterer Nachteil sind die hohen Kosten des Verfahrens. |
| Elektrokoagulation | Eine andere Methode zur minimalinvasiven Behandlung ist die Elektrokoagulation. Die Behandlung besteht darin, den Naevus mit einem speziellen Instrument zu kauterisieren, das elektrischen Strom erzeugt. Das Verfahren wird unter örtlicher Betäubung durchgeführt. Die Elektrokoagulation kann verwendet werden, um Muttermale an jedem Ort (sogar im Gesicht) zu entfernen. | Es wird nicht verwendet, um bösartige Neubildungen zu entfernen. |
| Kryodestruktion | Kryotherapie kann verwendet werden, um kleine Muttermale zu entfernen. Die Methode basiert auf der Exposition gegenüber flüssigem Stickstoff. Der Nävus ist gefroren, was zu seiner Zerstörung führt. Einen Tag nach dem Eingriff erscheint an der Stelle des Neoplasmas eine Blase. Das Verfahren ist schmerzfrei, es ist nicht einmal eine Lokalanästhesie erforderlich. | Wird nicht zum Entfernen großer Läsionen verwendet. Darüber hinaus ist es nicht immer möglich, das gewünschte Ergebnis nach der ersten Sitzung zu erzielen. Manchmal sind mehrere Verfahren erforderlich. |
Video
Wir bieten zum Ansehen eines Videos zum Thema des Artikels an.

Anna Kozlova Medizinische Journalistin Über den Autor
Ausbildung: Staatliche Medizinische Universität Rostow, Fachgebiet "Allgemeinmedizin".
Fehler im Text gefunden? Wählen Sie es aus und drücken Sie Strg + Eingabetaste.