- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Zuletzt bearbeitet 2025-11-02 20:14.
Arachnoiditis
Der Inhalt des Artikels:
- Ursachen und Risikofaktoren
- Formen der Krankheit
- Symptome
- Diagnose
- Behandlung
- Mögliche Komplikationen und Folgen
- Prognose
- Verhütung
Arachnoiditis ist eine seröse (nicht eitrige) Entzündung der Arachnoidalmembran des Rückenmarks oder des Gehirns.
Die Arachnoidalmembran ist eine dünne Auskleidung aus Bindegewebe, die sich zwischen der äußeren harten und der inneren Pia Mater befindet. Zwischen der Arachnoidea und den weichen Membranen enthält der Subarachnoidalraum (Subarachnoidalraum) Liquor cerebrospinalis, das die Konstanz der inneren Umgebung des Gehirns aufrechterhält, es vor Verletzungen schützt und den physiologischen Verlauf von Stoffwechselprozessen sicherstellt.
Bei einer Arachnoiditis verdickt sich die Arachnoidalmembran, verliert ihre Transparenz und erhält eine weißlich-graue Farbe. Zwischen dieser und der weichen Membran bilden sich Adhäsionen und Zysten, die die Bewegung der Cerebrospinalflüssigkeit im Subarachnoidalraum stören. Die Einschränkung der Zirkulation von Liquor cerebrospinalis führt zu einem Anstieg des Hirndrucks, einer Verschiebung und einer Zunahme der Ventrikel des Gehirns.

Arachnoiditis - seröse Entzündung der Arachnoidalmembran des Gehirns oder des Rückenmarks
Die Arachnoidalmembran hat keine eigenen Blutgefäße, daher ist eine isolierte Entzündung formal unmöglich; Der Entzündungsprozess ist eine Folge des Übergangs der Pathologie von benachbarten Membranen. In diesem Zusammenhang wurde kürzlich die Rechtmäßigkeit der Verwendung des Begriffs "Arachnoiditis" in der praktischen Medizin in Frage gestellt: Einige Autoren schlagen vor, Arachnoiditis als eine Art seröser Meningitis zu betrachten.
Synonym: Leptomeningitis, adhäsive Meningopathie.
Ursachen und Risikofaktoren
Arachnoiditis bezieht sich auf polyetiologische Erkrankungen, dh sie kann unter dem Einfluss verschiedener Faktoren auftreten.
Die Hauptrolle bei der Entwicklung einer Arachnoiditis spielen Autoimmunreaktionen (autoallergische Reaktionen) in Bezug auf die Zellen der Pia Mater, des Plexus choroideus und des Gewebes, die die Hirnventrikel auskleiden und unabhängig voneinander oder infolge entzündlicher Prozesse auftreten.
Am häufigsten entwickelt sich eine Arachnoiditis infolge der folgenden Krankheiten:
- akute Infektionen (Grippe, Masern, Scharlach usw.);
- Rheuma;
- Mandelentzündung (Entzündung der Mandeln);
- Entzündung der Nasennebenhöhlen (Sinusitis, Stirnhöhlenentzündung, Ethmoiditis);
- Entzündung des Mittelohrs;
- Entzündung der Gewebe oder Membranen des Gehirns (Meningitis, Enzephalitis).
Risikofaktoren:
- vergangenes Trauma (posttraumatische Arachnoiditis);
- chronische Vergiftung (Alkohol, Schwermetallsalze);
- Exposition gegenüber beruflichen Gefahren;
- chronisch entzündliche Prozesse der HNO-Organe;
- harte körperliche Arbeit unter widrigen klimatischen Bedingungen.
Die Krankheit entwickelt sich normalerweise in jungen Jahren (bis zu 40 Jahren), häufiger bei Kindern und solchen, die Risikofaktoren ausgesetzt sind. Männer werden zweimal häufiger krank als Frauen. Bei 10-15% der Patienten ist es nicht möglich, die Ursache der Krankheit herauszufinden.
Formen der Krankheit
Arachnoiditis ist je nach ursächlichem Faktor:
- wahr (Autoimmun);
- Rest (sekundär), der als Komplikation der übertragenen Krankheiten auftritt.
Für die Beteiligung des Zentralnervensystems:
- zerebral (Gehirn beteiligt);
- Wirbelsäule (das Rückenmark ist beteiligt).
Entsprechend der vorherrschenden Lokalisation des Entzündungsprozesses im Gehirn:
- konvexital (auf der konvexen Oberfläche der Gehirnhälften);
- basilar oder basal (optisch-chiasmal oder interpeduncular);
- hintere Schädelgrube (Kleinhirnbrückenwinkel oder Cisterna magna).
Durch die Art des Flusses:
- subakut;
- chronisch.
In Bezug auf die Prävalenz kann die Arachnoiditis diffus und begrenzt sein.
Durch pathomorphologische Eigenschaften:
- Klebstoff;
- zystisch;
- adhäsiv zystisch.
Symptome
Die Arachnoiditis verläuft in der Regel subakut mit einem Übergang zu einer chronischen Form.
Die Manifestationen der Krankheit werden aus allgemeinen zerebralen und lokalen Symptomen gebildet, die in Abhängigkeit von der Lokalisation des Entzündungsprozesses in verschiedenen Verhältnissen dargestellt werden.
Im Zentrum der Entwicklung von zerebralen Symptomen stehen die Phänomene der intrakraniellen Hypertonie und der Entzündung der inneren Membran der Ventrikel des Gehirns:
- Ein platzender Kopfschmerz, häufiger morgens, Schmerzen beim Bewegen der Augäpfel, körperliche Anstrengung, Husten können von Übelkeit begleitet sein.
- Episoden von Schwindel;
- Lärm, Klingeln in den Ohren;
- Unverträglichkeit gegenüber übermäßigen Reizen (helles Licht, laute Geräusche);
- Meteosensitivität.

Bei einer Arachnoiditis treten morgens starke platzende Kopfschmerzen auf
Arachnoiditis ist gekennzeichnet durch liquorodynamische Krisen (akute Störungen im Kreislauf der Liquor cerebrospinalis), die sich in einer Zunahme der zerebralen Symptome äußern. Je nach Häufigkeit werden Krisen als selten (1 Mal pro Monat oder weniger), mittelhäufig (2-4 Mal pro Monat) und häufig (wöchentlich, manchmal mehrmals pro Woche) unterschieden. Der Schweregrad von Liquorkrisen variiert von leicht bis schwer.
Lokale Manifestationen einer Arachnoiditis sind spezifisch für eine spezifische Lokalisation des pathologischen Prozesses.
Fokale Symptome einer konvexitalen Entzündung:
- Zittern und Anspannung in den Gliedern;
- Gangänderung;
- Einschränkung der Mobilität in einem einzelnen Glied oder einer Körperhälfte;
- verminderte Empfindlichkeit;
- epileptische und Jacksonsche Anfälle.
Lokale Symptome einer basilaren Arachnoiditis (am häufigsten ist eine optisch-chiasmale Arachnoiditis):
- das Erscheinen von Fremdbildern vor den Augen;
- progressive Abnahme der Sehschärfe (häufiger bilateral, bis zu sechs Monaten);
- konzentrischer (seltener - bitemporaler) Verlust von Gesichtsfeldern;
- unilaterale oder bilaterale zentrale Skotome.
Lokale Symptome von Läsionen der Arachnoidea im Bereich der hinteren Schädelgrube:
- Instabilität und Gangschwankungen;
- die Unfähigkeit, kombinierte synchrone Bewegungen zu erzeugen;
- Verlust der Fähigkeit, schnell entgegengesetzte Bewegungen auszuführen (Beugung und Streckung, nach innen und außen drehen);
- Instabilität in der Romberg-Position;
- Zittern der Augäpfel;
- Verletzung des Fingertests;
- Parese der Hirnnerven (häufiger - Abducens, Gesichts-, Hör- und Glossopharynx).

Bei Arachnoiditis der hinteren Schädelgrube tritt eine Unstetigkeit und Unstetigkeit des Gangs auf
Zusätzlich zu den spezifischen Symptomen der Krankheit erreichen Manifestationen des asthenischen Syndroms einen signifikanten Schweregrad:
- unmotivierte allgemeine Schwäche;
- Verletzung des Regimes "Schlaf - Wachheit" (Schläfrigkeit am Tag und Schlaflosigkeit in der Nacht);
- Gedächtnisstörung, verminderte Konzentration;
- verminderte Leistung;
- erhöhte Müdigkeit;
- emotionale Labilität.
Diagnose
Eine Entzündung der Arachnoidalmembran des Gehirns wird diagnostiziert, indem das klinische Bild der Krankheit und Daten aus zusätzlichen Studien verglichen werden:
- einfaches Röntgen des Schädels (Anzeichen einer intrakraniellen Hypertonie);
- Elektroenzephalographie (Änderung der bioelektrischen Parameter);
- Studien zur Liquor cerebrospinalis (mäßig erhöhte Anzahl von Lymphozyten, manchmal leichte Protein-Zell-Dissoziation, Flüssigkeitsleckage unter erhöhtem Druck);
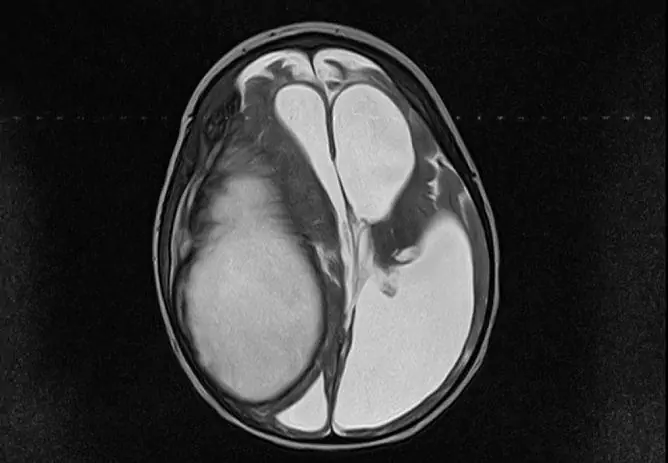
- Tomographie (Computer- oder Magnetresonanztomographie) des Gehirns (Erweiterung des Subarachnoidalraums, der Ventrikel und Zisternen des Gehirns, manchmal Zysten im intrathekalen Raum, adhäsive und atrophische Prozesse ohne fokale Veränderungen in der Gehirnsubstanz).

Zur Diagnose einer Arachnoiditis wird eine Röntgenaufnahme des Schädels, CT, MRT durchgeführt
Behandlung
Die komplexe Therapie der Arachnoiditis umfasst:
- antibakterielle Mittel zur Beseitigung der Infektionsquelle (Mittelohrentzündung, Mandelentzündung, Sinusitis usw.);
- Desensibilisierung und Antihistaminika;
- absorbierbare Mittel;
- Nootropika;
- Metaboliten;
- Medikamente, die den Hirndruck senken (Diuretika);
- Antikonvulsiva (falls erforderlich);
- symptomatische Therapie (nach Indikationen).
Mögliche Komplikationen und Folgen
Arachnoiditis kann die folgenden schwerwiegenden Komplikationen haben:
- anhaltender Hydrozephalus;
- fortschreitende Verschlechterung des Sehvermögens bis zum vollständigen Verlust;
- epileptische Anfälle;
- Lähmung, Parese;
- Kleinhirnstörungen.
Prognose
Die Prognose für das Leben ist normalerweise gut.
Die Prognose für die Arbeitstätigkeit ist bei fortschreitender Krise, epileptischen Anfällen und fortschreitender Sehbehinderung ungünstig. Patienten werden je nach Schweregrad der Erkrankung als Invaliden der Gruppen I - III erkannt.
Patienten mit Arachnoiditis sind kontraindiziert, um unter widrigen meteorologischen Bedingungen, in lauten Räumen, in Kontakt mit toxischen Substanzen und unter Bedingungen veränderten Luftdrucks sowie bei Arbeiten zu arbeiten, die mit ständigen Vibrationen und Veränderungen der Kopfposition verbunden sind.
Verhütung
Zur Vorbeugung benötigen Sie:
- rechtzeitige Sanierung chronischer Infektionsherde (kariöse Zähne, chronische Sinusitis, Mandelentzündung usw.);
- vollwertige Nachbehandlung von Infektions- und Entzündungskrankheiten;
- Kontrolle des Funktionszustands von Hirnstrukturen nach traumatischer Hirnverletzung.
YouTube-Video zum Artikel:

Olesya Smolnyakova Therapie, klinische Pharmakologie und Pharmakotherapie Über den Autor
Ausbildung: höher, 2004 (GOU VPO "Kursk State Medical University"), Fachgebiet "Allgemeinmedizin", Qualifikation "Doktor". 2008-2012 - Doktorand der Abteilung für klinische Pharmakologie, KSMU, Kandidat für medizinische Wissenschaften (2013, Fachgebiet "Pharmakologie, klinische Pharmakologie"). 2014-2015 - professionelle Umschulung, Spezialität "Management in Education", FSBEI HPE "KSU".
Die Informationen werden verallgemeinert und nur zu Informationszwecken bereitgestellt. Wenden Sie sich beim ersten Anzeichen einer Krankheit an Ihren Arzt. Selbstmedikation ist gesundheitsschädlich!