- Autor Rachel Wainwright wainwright@abchealthonline.com.
- Public 2023-12-15 07:39.
- Zuletzt bearbeitet 2025-11-02 20:14.
Lymphangitis
Der Inhalt des Artikels:
- Ursachen und Risikofaktoren
- Formen der Krankheit
- Lymphangitis Symptome
- Diagnose
- Lymphangitis-Behandlung
- Mögliche Folgen und Komplikationen
- Prognose
- Verhütung
Lymphangitis (Lymphangitis, Lymphangitis) ist eine akute oder chronische Entzündung der Lymphgefäße, die durch pathogene Mikroflora verursacht wird. Der pathologische Prozess kann Gefäße unterschiedlicher Lokalisation, Tiefe und Kaliber betreffen. In der klinischen Praxis tritt jedoch häufiger eine Lymphangitis der Extremitäten auf, die mit den Besonderheiten des Lymphkreislaufs sowie deren häufigerer Verletzung verbunden ist.
Quelle: gidmed.com
Ursachen und Risikofaktoren
Die Erreger der Lymphangitis sind Staphylokokken, β-hämolytische Streptokokken, Escherichia coli, Proteus und andere aerobe Bakterien oder deren Assoziationen. Die Infektion tritt vom primären Fokus (infizierte Wunde, Abrieb, Abszess, Furunkel, Karbunkel oder Phlegmon) in die Lymphgefäße ein.
Die Wahrscheinlichkeit einer Entzündung der Lymphgefäße hängt von der Größe und Lokalisation des primären Infektionsherdes, den Merkmalen des Lymphflusses in einem bestimmten Bereich des Körpers und der Virulenz des Erregers ab.
Infektionserreger schädigen die Lymphgefäßwand, was zu einer Erhöhung ihrer Permeabilität, zum Schwitzen der Lymphe in den Zwischenraum, zu Endothelödemen und zur Bildung intravaskulärer Thromben führt. Die beschriebenen Veränderungen verursachen eine Lymphostase, d. H. Eine Lymphstagnation. Mit weiterem Fortschreiten des Infektionsprozesses kommt es zu einer eitrigen Verschmelzung des Thrombus und der Wände des Lymphgefäßes - es entsteht eine eitrige Lymphangitis.
Ohne die notwendige Behandlung breitet sich die Infektion auf das das betroffene Lymphgefäß umgebende Gewebe (Muskeln, Gelenke, Blutgefäße) aus, was auf die Entwicklung einer Perilymphangitis hinweist.
Bei schwerer Lymphangitis kann die Infektion aufsteigen und sich auf den Ductus lymphaticus thoracicus ausbreiten.
Wenn der Patient an Tuberkulose leidet, kann sich eine spezifische tuberkulöse Lymphangitis bilden. Sexuell übertragbare Infektionen (Urethritis, Herpes genitalis, primäre Syphilis) verursachen eine spezifische Geschlechtslymphangitis.
In der Praxis von Urologen tritt eine Lymphangitis des Penis auf, die durch eine Verletzung des Penis bei längerem Geschlechtsverkehr oder intensiver Masturbation verursacht wird. Ein anderer Name für diese Erkrankung ist nicht-geschlechtsspezifische Lymphangitis.
Formen der Krankheit
Entsprechend den Merkmalen des klinischen Verlaufs wird die Lymphangitis unterteilt in:
- akut - tritt normalerweise in der Nähe eines oberflächlich lokalisierten Fokus einer eitrigen Infektion auf, pathologische Veränderungen schreiten schnell voran;
- chronisch - dauert lange; Es gibt eine Blockade tief gelegener Lymphgefäße, die zu einer starken Schwellung der Gliedmaßen führt.
Abhängig von den vorhandenen pathomorphologischen Veränderungen gibt es:
- seröse Lymphangitis - Es wird eine Infiltration von Weichteilen entlang des betroffenen Lymphgefäßes mit serösem entzündlichem Exsudat festgestellt.
- eitrige Lymphangitis - eitriges Schmelzen der Wände des betroffenen Lymphgefäßes sowie Bildung von Schleim, Abszesse entlang seines Verlaufs;
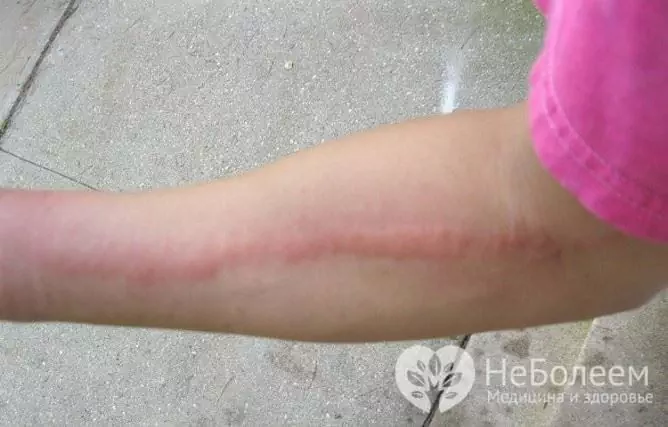
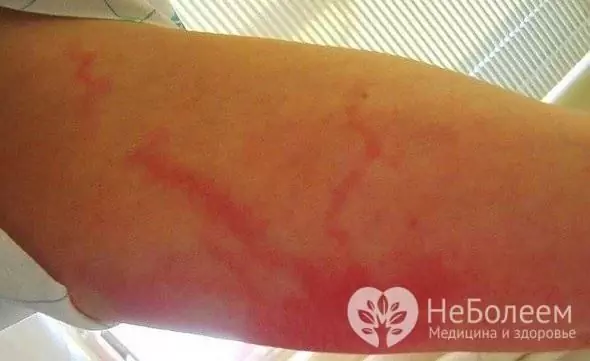
- retikuläre Lymphangitis - wird beobachtet, wenn kleine Lymphgefäße betroffen sind, und ist durch eine ausgeprägte Hyperämie der Haut in Form dünner Streifen gekennzeichnet, die sich vom Entzündungsherd bis zu den nächsten Lymphknoten erstrecken.
Je nach Kaliber der betroffenen Gefäße wird eine Lymphangitis isoliert:
- Kapillare (retikulär, retikulär) - viele oberflächliche lymphatische Kapillaren sind entzündet;
- Stamm (Stamm) - 1-2 große Stammlymphgefäße sind betroffen.
Abhängig von der Tiefe der entzündeten Gefäße:
- oberflächliche Lymphangitis;
- tief.
Lymphangitis Symptome
Akute Lymphangitis geht immer mit einem ausgeprägten Intoxikationssyndrom einher. Seine Symptome:
- Kopfschmerzen;
- große Schwäche;
- starkes Schwitzen;
- ein Temperaturanstieg auf 39-40 ° C, begleitet von starken Schüttelfrost;
- Arthralgie und Myalgie;
- Appetitlosigkeit.
Bei einer kapillaren Lymphangitis um den Schwerpunkt der Primärinfektion (Wunde, trophisches Ulkus, Abszess) liegt eine ausgeprägte Hauthyperämie mit einem verstärkten Marmormuster vor. Entsprechend dem klinischen Verlauf ähnelt der Prozess dem Erysipel, aber der Fokus der Hyperämie hat Grenzen verwischt, was für Erysipel nicht typisch ist.
Die lokale Manifestation einer Stammlymphangitis ist das Auftreten eines leuchtend roten Strangs auf der Haut, der sich vom Fokus eitriger Entzündungen entlang des Lymphgefäßes bis zu den nächsten Lymphknoten erstreckt. Die Enge wird schnell schmerzhaft und verhärtet und die umgebenden Weichteile schwellen an. Wenn es abgetastet wird, ist das Symptom klar (das Vorhandensein von schmerzhaften Robben). Bei Patienten tritt eine regionale Lymphadenitis auf, die rasch fortschreitet.
Bei tiefer Lymphangitis wird keine lokale Hyperämie beobachtet. In der betroffenen Extremität treten Schmerzen auf, die mit Bewegung oder tiefem Abtasten stark zunehmen. Es entsteht ein Lymphödem - ein ausgeprägtes Ödem der betroffenen Extremität, das durch Verstopfung eines großen Lymphgefäßes und gestörten Lymphabfluss verursacht wird.
Das klinische Bild einer chronischen Lymphangitis wird gelöscht. Charakterisiert durch Ödeme der Extremität, die mit Störungen der Lymphzirkulation und Lymphostase verbunden sind.
Bei einer nicht-geschlechtsspezifischen Lymphangitis des Penis tritt entlang der koronalen Rille oder des Rumpfes eine verdichtete schmerzlose Schnur auf. Es dauert mehrere Stunden bis mehrere Tage und verschwindet dann von selbst.
Diagnose
Eine oberflächliche Lymphangitis verursacht normalerweise keine diagnostischen Schwierigkeiten. In einigen Fällen erfordert die Krankheit jedoch eine Differentialdiagnose mit oberflächlicher Venenthrombophlebitis und Erysipel. Die Identifizierung des primären Entzündungsfokus hilft, die richtige Diagnose zu stellen.
Die Diagnose einer tiefen Lymphangitis ist etwas schwieriger. In diesem Fall müssen die Daten der Anamnese und der klinischen Symptome sowie die Ergebnisse von Labor- und Instrumentenstudien berücksichtigt werden. Das Umfragedesign umfasst:
- allgemeine Blutuntersuchung - Leukozytose wird mit einer Verschiebung der Leukozytenformel nach links festgestellt;
- bakteriologische Untersuchung eines eitrigen Wundausflusses - ermöglicht es Ihnen, den Erreger der Krankheit zu identifizieren und seine Empfindlichkeit gegenüber Antibiotika zu bestimmen;
- Doppler-Ultraschall von Lymphgefäßen - wird durch die Verengung des Lumens, die Heterogenität der Struktur, das Vorhandensein eines hyperechoischen Randes um das betroffene Gefäß und reaktive Veränderungen in regionalen Lymphknoten bestimmt;
- Computerthermografie - ermöglicht die Beurteilung der Tiefe und Prävalenz des pathologischen Prozesses sowie seiner Schwere.
Wenn Komplikationen einer eitrigen Lymphangitis auftreten, wird eine Blutuntersuchung auf Sterilität gezeigt.
Lymphangitis-Behandlung
Bei der akuten Lymphangitis zielt die Behandlung darauf ab, den primären Infektionsherd zu beseitigen (Öffnung von Panaritien, Abszessen, Phlegmon, gefolgt von Drainage der eitrigen Höhle, chirurgische Behandlung der Wunde). Dem Patienten wird Bettruhe gezeigt. Das betroffene Glied ist in einer erhöhten Position fixiert, was den Lymphabfluss verbessert. In der Ernährung ist der Gehalt an Speisesalz begrenzt (nicht mehr als 6 g pro Tag). Massage, thermische Eingriffe und aktives Reiben von Salben sind nicht akzeptabel.
Die medikamentöse Therapie der akuten Lymphangitis umfasst die Ernennung von Antibiotika (Lincosamide, Aminoglycoside, Cephalosporine, halbsynthetische Penicilline), Antihistaminika und entzündungshemmenden Medikamenten. Zur Bekämpfung der Vergiftung wird eine Infusionstherapie durchgeführt. Ultraviolette (UFOK) und Laserbestrahlung (ILBI) von Blut haben eine gute therapeutische Wirkung.
Bei einer spezifischen geschlechtsspezifischen Lymphangitis, die durch eine sexuell übertragbare Krankheit verursacht wird, wird eine Antibiotikatherapie durchgeführt.
Bei chronisch träger Lymphangitis werden den Patienten Kompressen mit Dimethylsulfoxid oder halbalkoholischen Salbenverbänden, ultravioletter Bestrahlung der betroffenen Extremität und Schlammtherapie verschrieben. In Fällen, in denen die Krankheit anhält, wird die Frage der Zweckmäßigkeit einer Röntgentherapie in Betracht gezogen.
Nicht-geschlechtsspezifische Lymphangitis erfordert keine Behandlung.
Mögliche Folgen und Komplikationen
Bei eitriger Lymphangitis und der Ausbreitung einer Infektion auf die umgebenden Weichteile kann sich ihre eitrige Fusion unter Bildung von Abszessen und Phlegmon entwickeln. Ein vorzeitiges Öffnen eitriger Formationen kann zu Sepsis führen.
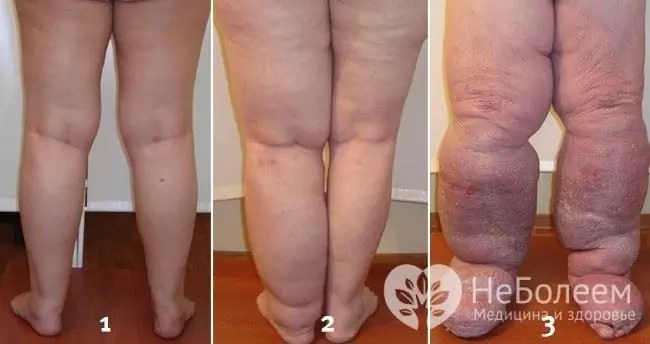
Vor dem Hintergrund eines langen Verlaufs einer chronischen Lymphangitis kommt es zu einer allmählichen Auslöschung der betroffenen Lymphgefäße mit der Entwicklung einer Lymphostase und später einer Elefantiasis.
Prognose
In den meisten Fällen ist die Prognose bei rechtzeitiger und angemessener Behandlung günstig.
Verhütung
Die Prävention von Lymphangitis basiert auf folgenden Maßnahmen:
- rechtzeitige chirurgische Behandlung tiefer Wunden;
- angemessene Antibiotikatherapie bei Infektions- und Entzündungskrankheiten;
- Hygiene von eitrigen Infektionsherden.
YouTube-Video zum Artikel:

Elena Minkina Doktor Anästhesistin-Beatmungsbeutel Über den Autor
Ausbildung: Abschluss am Tashkent State Medical Institute mit Spezialisierung auf Allgemeinmedizin im Jahr 1991. Wiederholt bestand Auffrischungskurse.
Berufserfahrung: Anästhesist-Beatmungsbeutel des städtischen Mutterschaftskomplexes, Beatmungsbeutel der Hämodialyse-Abteilung.
Die Informationen werden verallgemeinert und nur zu Informationszwecken bereitgestellt. Wenden Sie sich beim ersten Anzeichen einer Krankheit an Ihren Arzt. Selbstmedikation ist gesundheitsschädlich!